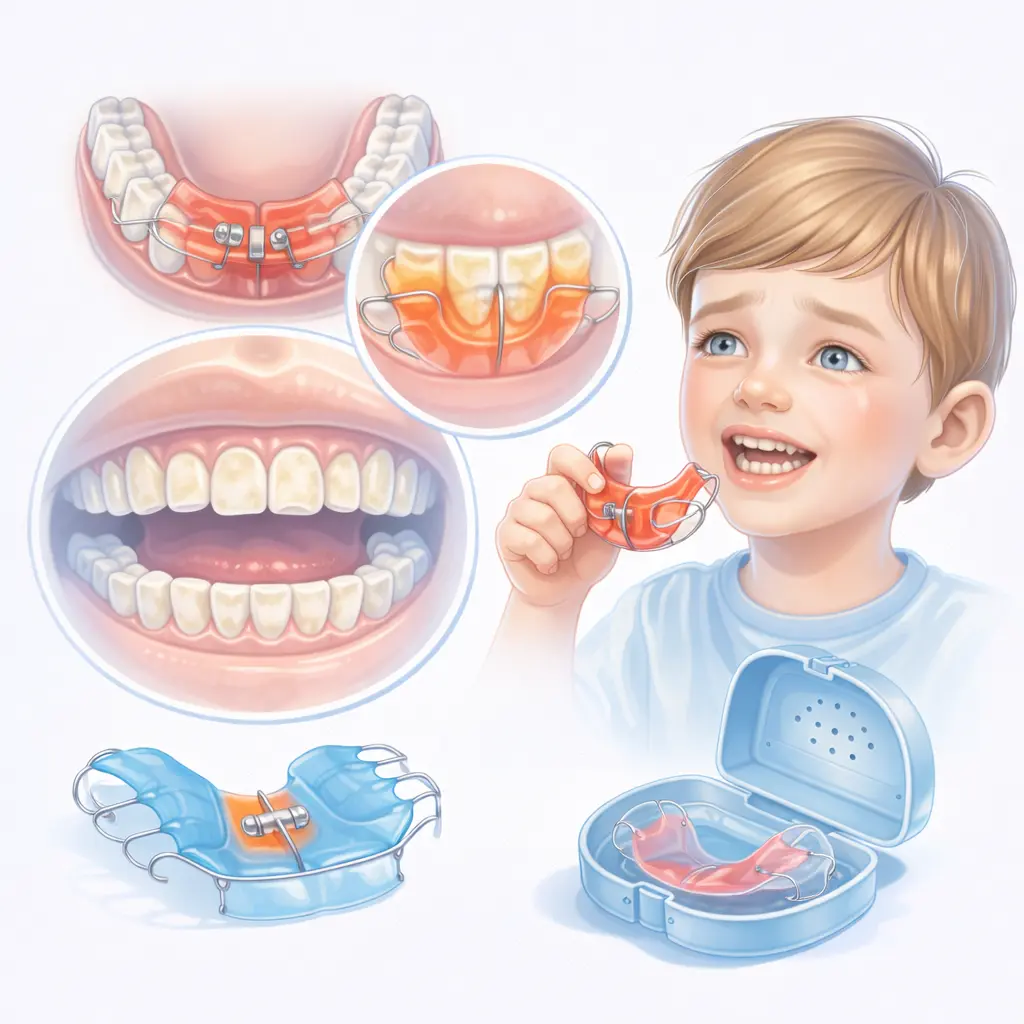
Definicja medyczna
Dla rodzica: Aparaty ortodontyczne ruchome dla dzieci są indywidualnie wykonywanymi wyrobami medycznymi stosowanymi w leczeniu wybranych wad zgryzu w okresie wzrostu i rozwoju pacjenta. Są to urządzenia wyjmowane, których stosowanie odbywa się zgodnie z zaleceniami lekarza ortodonty i podlega regularnej kontroli specjalistycznej.
Mechanizm działania aparatów ruchomych polega na kontrolowanym oddziaływaniu sił ortodontycznych i ortopedycznych na układ stomatognatyczny, co umożliwia korekcję relacji szczękowo-żuchwowej oraz ustawienia zębów. Terapia ta znajduje zastosowanie m.in. w leczeniu tyłozgryzów, przodozgryzów, zgryzów krzyżowych oraz w przypadku zaburzeń zwarcia wymagających wczesnej interwencji ortodontycznej.
Skuteczność leczenia jest uzależniona od systematycznego noszenia aparatu zgodnie z ustalonym protokołem terapeutycznym oraz od regularnych wizyt kontrolnych. Aparaty ruchome są stosowane jako element leczenia ortodontycznego u pacjentów w wieku rozwojowym, umożliwiając modyfikację warunków zgryzowych przed zakończeniem wzrostu.
Wczesne leczenie z wykorzystaniem aparatów ruchomych może ograniczyć nasilenie wady zgryzu oraz ułatwić dalsze leczenie ortodontyczne, w tym leczenie aparatami stałymi, jednak każdorazowo wymaga indywidualnej kwalifikacji klinicznej przez lekarza ortodontę.
Dla kogo? Kiedy?
- Grupa docelowa: Dzieci w okresie uzębienia mlecznego i mieszanego (najczęściej 4–12 lat), u których obserwuje się dysproporcje we wzroście kości lub nieprawidłowe ustawienie zębów.
- Wskazania: Leczenie zgryzu krzyżowego, tyłozgryzu, przodozgryzu, zwężeń łuków zębowych oraz terapia szkodliwych nawyków (np. ssanie kciuka, oddychanie torem ustnym) w ramach szeroko pojętej profilaktyki ortodontycznej.
Zalecenia dla rodziców
Skuteczność leczenia aparatem zdejmowanym opiera się na trójkącie współpracy: lekarz–rodzic–dziecko. Oto kluczowe zalecenia zgodne z wytycznymi EAPD i IADT, które zapewnią bezpieczeństwo i sukces terapii.
- Profilaktyka uszkodzeń i higiena: Aparat należy myć po każdym wyjęciu z ust, używając do tego osobnej szczoteczki i szarego mydła lub pasty bez drobin ściernych, aby uniknąć powstawania mikroszczelin sprzyjających gromadzeniu się bakterii i grzybów. Bezwzględnie należy przechowywać aparat w dedykowanym, wentylowanym pudełku, co chroni go przed zgubieniem, zgnieceniem ale także przed domowymi zwierzętami.
- Monitorowanie czasu noszenia: Aby leczenie ortodontyczne przyniosło efekty, aparat musi być noszony przez czas ściśle określony przez lekarza (zwykle 12–16h/dobę), co wymaga od rodzica konsekwentnego nadzoru. Warto prowadzić z dzieckiem graficzny kalendarz noszenia, zaznaczając sukcesy, co pozwala lekarzowi zweryfikować postępy i ewentualnie zmodyfikować plan leczenia.
- Wspieranie psychiki i motywacja: Kluczem do sukcesu jest budowanie pozytywnych skojarzeń – nazywaj aparat „trenerem zębów” i pozwól dziecku decydować o jego wyglądzie (kolor, brokat, naklejka), co zwiększa poczucie sprawstwa i akceptacji. W trudnych momentach adaptacji (seplenienie, dyskomfort) wykaż się empatią i cierpliwością, nigdy nie stosuj noszenia aparatu jako kary, a jeśli dziecko obawia się reakcji rówieśników, porozmawiaj z nauczycielem o wsparciu w grupie.
- Monitorowanie mowy i funkcji: Zwracaj uwagę, czy aparat nie powoduje trwałych trudności w wymowie po okresie adaptacyjnym lub problemów z oddychaniem w nocy (chrapanie), co jest sygnałem do konsultacji. Jeśli zalecono ćwiczenia logopedyczne z aparatem (terapia miofunkcyjna), dopilnuj, by były one wykonywane systematycznie, najlepiej w formie zabawy.
- Reagowanie na awarie: Regularnie sprawdzaj, czy elementy metalowe nie uległy odkształceniu i czy akryl nie pękł, co mogłoby kaleczyć błonę śluzową dziecka. W przypadku uszkodzenia aparatu lub gdy przestaje on pasować („spada”), natychmiast przerwij noszenie i umów wizytę – próby samodzielnej naprawy mogą trwale uszkodzić zgryz dziecka.
Źródła
- Guidelines on the use of removable appliances – European Academy of Paediatric Dentistry (EAPD)
- Management of the Developing Dentition and Occlusion in Pediatric Dentistry – American Academy of Pediatric Dentistry (AAPD)
- Interceptive Orthodontics: A Practical Guide – British Orthodontic Society (BOS)
- Early Orthodontic Treatment – American Association of Orthodontists (AAO)
- Zalecenia Polskiego Towarzystwa Ortodontycznego (PTO) w zakresie leczenia dzieci
FAQ – Aparaty ortodontyczne ruchome dla dzieci (aparaty czynnościowe)
Czy aparaty ortodontyczne dla dzieci ruchome są skuteczne?
Tak, są bardzo skuteczne w korygowaniu wad wyrostkowych i czynnościowych u rosnących dzieci, pod warunkiem ścisłego przestrzegania zaleconego czasu noszenia. Ich skuteczność spada wraz z zakończeniem skoku wzrostowego, dlatego tak ważny jest odpowiedni moment rozpoczęcia leczenia.
Ile godzin dziennie dziecko musi nosić aparat ruchomy?
Zazwyczaj ortodonci zalecają noszenie aparatu przez całą noc oraz kilka godzin w ciągu dnia (łącznie około 12-16 godzin), aby uzyskać trwałą przebudowę kości. Noszenie aparatu krócej niż zalecane minimum sprawia, że aparaty ortodontyczne dla dzieci ruchome działają tylko jak „utrzymywacze” wady, a nie narzędzia lecznicze.
Jak czyścić aparat ruchomy, żeby nie śmierdział?
Należy go myć mechanicznie szczoteczką i mydłem po każdym wyjęciu z ust oraz raz w tygodniu stosować płyn z chlorheksydyną do odkażania protez/aparatów. Nie wolno wyparzać aparatu wrzątkiem, gdyż akryl może się odkształcić pod wpływem temperatury.
Czy NFZ refunduje aparaty ortodontyczne dla dzieci ruchome?
W Polsce leczenie aparatem ruchomym (jedno- i dwuszczękowym) jest refundowane przez NFZ dla dzieci do ukończenia 12. roku życia. Refundacja obejmuje wykonanie badania rtg, leczenie wad zgryzu, wizyty kontrolne oraz jedną naprawę aparatu w roku kalendarzowym.
Co zrobić, gdy aparat ruchomy obciera dziąsło?
Jeśli pojawi się bolesne otarcie lub odleżyna, należy odstawić aparat na 1-2 dni i zgłosić się do ortodonty na korektę (piłowanie akrylu lub dogięcie drutu). Nie należy zmuszać dziecka do noszenia aparatu, który sprawia ból, gdyż może to doprowadzić do stanu zapalnego i zniechęcenia do leczenia.